Эндокринное бесплодие: причины, виды, методы диагностики и лечения
Всё чаще у супружеских пар диагностируют эндокринное бесплодие — невозможность забеременеть из-за нарушения функционирования желез внутренней секреции (надпочечников, гипофиза, щитовидной железы). В основе его развития лежит дезорганизация работы яичников, которая проявляется в стойкой ановуляции (т. е. отсутствии овуляции) или нерегулярности овуляции.
Данная форма бесплодия называется также в медицине гормональной и составляет до 40% подобных диагнозов. Чтобы не попасть в группу риска, нужно знать, что это за заболевание, как его предупреждать и лечить.

При диагностировании врач прежде всего пытается выяснить причины эндокринного бесплодия, чтобы устранить факторы, препятствующие полноценной овуляции. Это могут быть:
- синдром поликистозных яичников;
- гипоталамо-гипофизарная дисфункция;
- синдром истощения яичников;
- гиперпролактинемия различного происхождения (опухолевого и неопухолевого);
- надпочечниковая гиперандрогения;
- синдром резистентных яичников;
- дисфункция гипоталамо-гипофизарной системы, которая может быть следствием физического или психического стресса, нейроинфекций, травм;
- гиперандрогения различного происхождения (яичникового, надпочечникового, смешанного);
- функциональная гиперпролактинемия;
- гипо- или гипертиреоз;
- воспаление придатков матки.
-->
Устранение всех выше перечисленных факторов является целью лечения данного заболевания. Если же их не допускать изначально, такого диагноза можно избежать и вовсе. Лечится эндокринное бесплодие у женщин в большинстве случаев успешно. При соблюдении всех рекомендаций врача прогнозы бывают вполне утешительными. Хотя многое здесь зависит от формы патологии.
В зависимости от того, что именно мешает зачатию, в медицине выделяется несколько видов (форм) эндокринного бесплодия.
- Синдром хронической ановуляции диагностируют, если были выявлены нарушения различных процессов в гипофизарно-гипоталамо-яичниковой системе. Он является одной из самых распространённых форм гормонального бесплодия.
- НЛФ: если же причины касаются неполноценной секреторной трансформации эндометрия, снижения перистальтической активности маточных труб из-за дефицита прогестерона, говорят о другой форме этой патологии, которая носит название недостаточности лютеиновой фазы цикла.
Данные нарушения позволяют выделить группы риска, с которыми врачами ведётся тщательная работа. Супружеским парам, которые в течение длительного времени не могут зачать малыша, рекомендуется для начала провериться, не попадают ли они в подобную группу.
-->

Большинство факторов риска развития эндокринного бесплодия носят медико-биологический характер. К ним относятся:
- раннее и позднее менархе (первое менструальное выделение);
- различные нарушения менструального цикла;
- киста яичников, опухоль матки;
- возраст старше 25 лет;
- прерывание первой беременности методом медицинского аборта;
- эндокринная патология (болезнь надпочечников или щитовидной железы, ожирение, сахарный диабет);
- наследственный фактор;
- перенесённые ранее урогенитальные заболевания;
- неправильный, нерациональный прием противозачаточных препаратов.
Выделяют также социально-гигиенические факторы риска развития эндокринного бесплодия:
- алкоголизм, курение;
- профессиональные вредности;
- тяжёлое психо-эмоциональное состояние в сочетании с чрезмерными физическими и умственными нагрузками (например, одновременные учёба и работа);
- проживание в экологически небезопасной зоне (например, вблизи промышленных предприятий).
Если женщина попадает в одну из данных групп риска, она проходит соответствующие диагностические исследования и курс лечения. На начальном этапе терапии врачи стараются обезопасить её от вредоносных факторов, мешающих полноценному зачатию ребёнка. После этого назначается основной курс лечения. Как же врачи проводят диагностику данной патологии?
-->
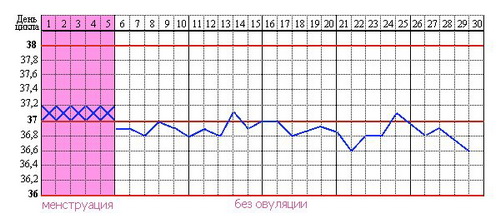
Порядок диагностики эндокринного бесплодия у женщин в большинстве случаев следующий.
- Устанавливается характер менструальной функции (регулярность, задержки, отклонения).
- Оценивается гормональная функция яичников и наличие овуляции — проводятся тесты функциональной диагностики: измеряется базальная температура, назначается гормональная кольпоцитология, берутся анализы крови и мочи для выяснения уровня прогестерона, иногда производится биопсия эндометрия, ведётся подсчёт цервикального числа, назначается УЗИ матки.
- Гормональный скрининг (берётся кровь на анализ) для выявления уровня пролактина.
- Синдром лютеинизации неовулировавшего фолликула при эндокринном бесплодии диагностируется в результате УЗИ и лапароскопии.
Уже после проведённых диагностических исследований и подтверждения диагноза эндокринного бесплодия врач назначает необходимое лечение.
-->
В основном лечение эндокринного бесплодия у женщин предполагает выяснение основополагающей причины невозможности овуляции и её устранение. Для этого врачи используют следующие методики.
- При ожирении — коррекция веса.
- Однофазные контрацептивы: жанин, ригевидон, норинил, логест, ярина.
- Стимуляция овуляции кломифеном, прогестероном, хорионическим гонадотропином. Это препараты прегнин, норэтистерон, оргаметрил (линестренол), прогестерон, утрожестан, дуфастон.
- При лечении эндокринного бесплодия нужен постоянный контроль гиперстимуляции яичников с помощью гонала-Ф, менопаузального гонадотропина, метродина, урофоллитропина, хорионического гонадотропина (хориогонина, профази, прегнила).
- Профилактика отрицательных последствий гормонотерапии: женщине назначается диета, богатая белками и витаминами, а также препараты для нормализации пищеварения и улучшения функции печени: фестал, мезим, креон, облепиховое масло, метионин, легалон.
- Лечение эндокринного бесплодия иммуномодуляторами: левамизолом, метилурацилом.
- Курс антиоксидантов: унитиол, аскорбиновая кислота, токоферола ацетат.
- Энзимотерапия с помощью лидазы, вобензима, серты.
В зависимости от причины заболевания и индивидуальных особенностей женского организма лечение эндокринного бесплодия проводится достаточно успешно. Спустя определённое количество времени (обычно 1 год интенсивной терапии) женщина может благополучно забеременеть и выносить здорового малыша. Естественно, что самостоятельно выявить признаки данной патологии и пролечить её невозможно. Категорически запрещается делать собственные выводы в случае длительной невозможности зачатия ребёнка и пить какие-то препараты без назначения врача.














































